Síntomas del virus de papiloma humano
Síntomas del virus de papiloma humano
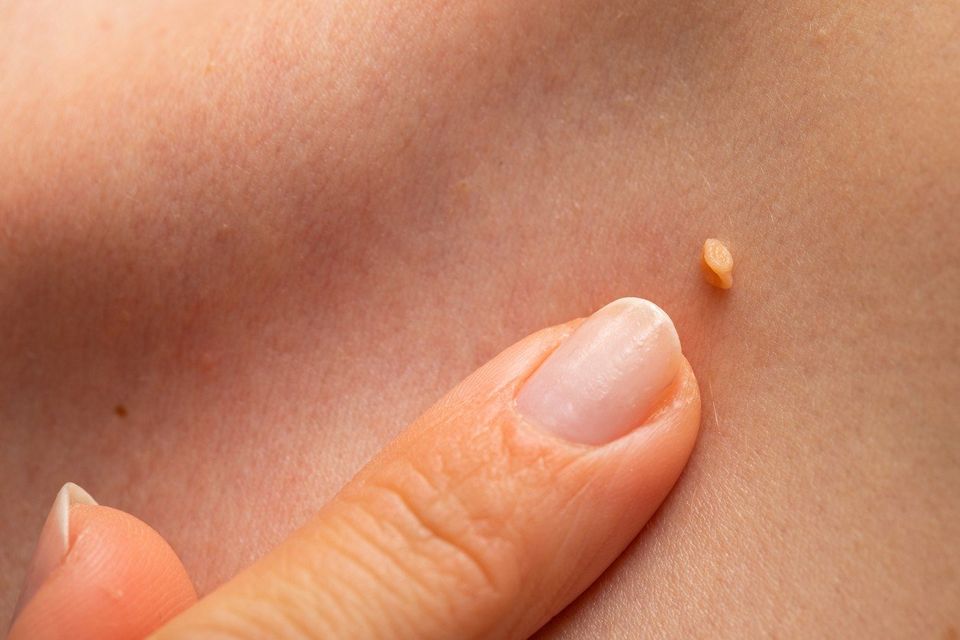
Síntomas del virus de papiloma humano por lo general son infrecuentes, transitorias y desaparecen sin tratamiento. No obstante, en algunas ocasiones las infecciones por el virus del papiloma humano (VPH), evolucionan y dan origen a verrugas cutáneas anales o genitales y en circunstancias raras, puede causar cáncer de cuello uterino detectado en las pruebas de Papanicolau.
Los virus del papiloma son virus ADN que afectan células escamosas del epitelio del tracto genital, el epitelio oral, nasal y faríngeo. Se han descrito actualmente más de 200 tipos de VPH, de los cuales 40 han sido asociados con infecciones en el cuello uterino, la vagina, la vulva, el recto, la uretra, el pene y el ano. Los tipos de VPH son clasificados de “alto riesgo” cuando presentan propiedades oncogénicas (es decir que tienen el potencial de llegar a producir cáncer) y de “bajo riesgo” sin capacidad cancerígena.
El VPH generalmente se transmite por contacto directo mediante relaciones sexuales vaginales o anales. La prueba de Papanicolaou (citología cervicovaginal) facilita la detección precoz del cáncer de cuello uterino, una de las consecuencias más importantes del VPH. La identificación de los síntomas del virus de papiloma humano y un tratamiento temprano pueden prevenir el desarrollo del cáncer de cuello uterino.
Factores de riesgo para la trasmisión del virus del papiloma humano
- Inmunosupresión
- Tabaquismo
- Nuevas parejas sexuales
- Historial de neoplasia
- Deficiente estado nutricional
- Infecciones vaginales a repetición
- Enfermedad de transmisión sexual primaria
- Número de compañeros sexuales
La infección genital por el VPH de bajo riesgo se asocia con el desarrollo de verrugas cutáneas. Por otro lado, los tipos de VPH de alto riesgo se asocian a cáncer de cuello uterino, vulva, vagina y ano. No obstante, en la mayoría de los casos las infecciones por VPH desaparecen espontáneamente y no evolucionan a cáncer de cuello uterino.
Prevención del virus de papiloma humano
La forma más eficiente para disminuir el riesgo de adquirir el virus del papiloma humano es la vacunación. Idealmente se debe hacer en niñas entre los 9 y los 13 años (en estos casos disminuímos hasta en un 85% el riesgo de tener cáncer del cuello del útero), pero se pueden vacunar mujeres hasta los 45 años independientemente de si ya han tenido relaciones sexuales o no.
Para disminuir el riesgo de transmisión del virus de papiloma humano es utilizar barreras físicas como los condones.
Reducir el número de parejas sexuales. Abstenerse del contacto genital e íntimo sin penetración del área genital disminuye el riesgo de contagio de una Enfermedad de Transmisión Sexual y Virus de Papiloma Humano.
Para individuos sexualmente activos, tener una única pareja no infectada es la forma más eficaz para prevenir una infección. No obstante, en la mayoría de los casos los individuos infectados son asintomáticas y resulta imposible reconocer la infección; por lo tanto las pruebas de detección son otra forma segura y útil de prevenir la transmisión.
Detección de la infección por el virus del papiloma humano
Genotipificación del virus del papiloma humano mediante pruebas de PCR (genéticas): con esta prueba estamos buscando directamente la presencia del ADN del virus del papiloma humano (de los 15 subtipos de alto riesgo) en las células del cuello del útero. Es ideal hacerla en toda mujer a partir de los 30 años. En mujeres menores de 30 años queda a criterio del ginecólogo el realizarla o no. Se toma la muestra del cuello uterino igual que se toma la de la citología.
La citología o prueba de Papanicolaou: es una de las principales técnicas para detectar de forma precoz el cáncer de cuello uterino o células precancerosas que puedan manejarse, antes de que progresen a un cáncer. Consiste en analizar las células del cérvix. Como se ha expresado anteriormente, el cérvix o cuello uterino tiene dos tipos de células: las escamosas localizadas en el exocérvix y las glandulares ubicadas en el endocérvix. El cáncer aparece en la intersección del exocérvix y endocérvix.
Indicaciones previas a cualquiera de los dos procedimientos
- Evitar tener relaciones sexuales 24 horas previas al examen.
- Mantener una buena higiene genital con agua abundante, evitando los lavados internos.
- No utilizar tratamientos antibióticos (óvulos, cremas vaginales) entre 5 a 7 previas previos a la prueba.
- Se debe tomar en cualquier momento entre 5 días después de que pase la menstruación y 5 días antes de que llegue la siguiente.
Una vez el espéculo haya penetrado la vagina se desplegarán las hojas para visualizar e inspeccionar la presencia de irregularidades o secreciones del cuello uterino y se tomará 1 muestra del canal cervical con un cepillo especial para tal efecto en caso de ser una genotipificación o sino, se toman 2 muestras: del exterior del cuello (exocérvix) y del canal del cuello (endocérvix).
Si tomamos genotipificación HPV y ésta es negativa, la prueba se repetirá a los 5 años (no hay necesidad de volver a hacer la misma prueba, ni siquiera una citología en este tiempo).
Si tomamos Citología cervicovaginal (CCV) y ésta es negativa, se debe repetir cada uno a tres años.
Si deseas obtener más información sobre los síntomas del virus de papiloma humano en mujeres, hombres, niños y los exámenes para su precoz detección, te invitamos a que ingreses a nuestra pagina web: www.eviginecologia.com/.